Шкірна інфекція стрептодермія. Лікарські препарати та народні методи.
Стрептодермія (піодермія стрептококова) - група шкірних захворювань інфекційної етіології. Найчастіше вражає цілі дитячі колективи, оскільки легко передається від людини до людини, а також через предмети побуту.
збудник - стрептококові бактерії (переважно бета-гемолітичний піогенний стрептокок групи А), активне розмноження яких на шкірі призводить до виникнення імпетиго, вульгарною екземи та деяких інших хвороб, що об'єднуються поняттям «стрептодермія».
Стрептококи надзвичайно стійкі до дії факторів зовнішнього середовища (температур, висушування), але швидко гинуть після обробки дезінфекційними розчинами.
фото
Види і класифікація стрептодермии
Залежно від характеру виникнення, стрептодермії можна розділити на 2 основні групи:
- Первинна. Обумовлена \u200b\u200bпрямим проникненням бактерій в організм через пошкоджені шкірні покриви (рани, садна, травми).
- Вторинна. Виникає на тлі інших захворювань (дерматити, екземи), або у формі їх ускладнення.
Залежно від проявів і характеру перебігу стрептодермії у дітей класифікують на такі види:
Суха стрептодермія, або простий лишай. Найчастіше вражає дітей у віці 3-7 років, проявляючись у вигляді шелушащихся рожевих плям і порушення пігментації шкіри.
Стрептококової імпетиго. Являє собою бульбашкові висипання, по периферії оточені червоним запалених обідком. Після їх розривання на шкірі залишаються ерозії, згодом покриваються коростою.
Область локалізації імпетиго у дітей - особа, кисті рук. Якщо бульбашки на шкірі мають значні розміри, таке імпетиго прийнято називати бульозним. Захворювання, що вражає куточки рота - щелевидное імпетиго. Іноді у дітей шкільного віку виявляються симптоми імпетиго нігтьових валиків - розростаються запальні явища навколо нігтів рук і ніг. Грудні діти нерідко страждають іншою формою хвороби - постерозівное імпетиго Севестра-Жаке, локалізуються на ділянках шкіри, які тривалий час стикаються з виділеннями.
Вульгарна екзема. Відрізняється глибоким ураженням шкірних покривів; в дитячому віці зустрічається рідко, переважно у пацієнтів з імунодефіцитними станами.
Причини появи захворювання у дитини
Стрептококові бактерії, що викликають прояви стрептодермії, легко проникають в організм здорової дитини при контакті з хворим, а також з поверхні іграшок, предметів загального користування, речей.
Зустрічаються випадки інфікування стрептококами через укуси або дотику деяких комах, а також при контакті з грунтом. В організмі або на шкірі бактерії можуть тривалий час існувати, не проявляючи себе у вигляді виникнення патологічних станів. Така форма присутності стрептококів в організмі називається «носительством», і дитина може заражати оточуючих, сам про це не підозрюючи.
Фактори ризику
Факторами, що сприяють виникнення стрептодермії, є:
- Стан організму після затяжних інфекційних захворювань.
- Зниження імунітету.
- Порушення обміну речовин, гормональні збої, неврологічні захворювання.
- Інтоксикації, отруєння.
- Гіповітаміноз, незбалансоване харчування.
- Хронічний стрес.
- Фізичні перенапруги.
- Порушення захисного бар'єру шкірних покривів (травми, садна, післяопераційні рани, укуси комах).
Зовнішні фактори, що обтяжують протягом стрептодермії:
- Перегрів, переохолодження.
- Порушення правил гігієни, сильні забруднення шкіри.
- Тривалий контакт з водою, знаходження в умовах підвищеної вологості.
Симптоми і ознаки
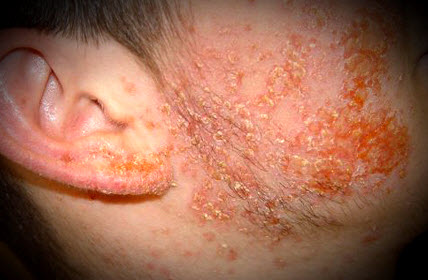
Після інфікування організму стрептококовими бактеріями вони починають продукувати і виділяти в кров токсин епідермоліз, який і викликає характерну симптоматику на шкірі.
Інкубаційний період інфекції - близько 7 днів.
Основні ознаки стрептококкового імпетиго починаються з виникнення червонуватого плями невеликого розміру, на якому протягом доби з'являється міхур - фліктена - з серозно-гнійним вмістом, які мають ободок ярко-червоного кольору.
Розміри міхура можуть варіювати від пари міліметрів до 1-1,5 см. У міру прогресування хвороби кількість фликтен зростає, при цьому з'явилися раніше бульбашки розриваються, утворюючи сіруваті або жовтувато-коричневі кірки, слабо закріплені на поверхні. Якщо пошкодити ділянку корости, під ним проглядається запалена еритематозна поверхню шкіри. Бульбашки мають тенденцію до злиття, при цьому утворюючи фігури різноманітних розмірів.
Область локалізації фликтен - особа, руки дитини. Найчастіше сформувалися на шкірі носогубного трикутника, запальні елементи проникають на слизові рота і носа, повністю їх покриваючи.
При відсутності лікування уражається шкіра тулуба. В цьому випадку до симптоматиці можуть приєднатися лихоманка (до 38 градусів), збільшення лімфовузлів, свербіж. Після загоєння запальних елементів на шкірі можуть деякий час залишатися ділянки зниженою пігментації.
суха стрептодермія характеризується появою рожевих плям розміром 3-4 см. округлої або овальної форми на обличчі, спині, кінцівках. Плями покриті шелушащимися елементами, від яких відокремлюються дрібні лусочки сірувато-рожевого кольору. При такій формі захворювання мокнучі бульбашки утворюються надзвичайно рідко.
Хронічна форма стрептодермії полягає в епізодичному появі на шкірних покривах великих запалених вогнищ з мокнучими елементами, після розкриття яких залишаються медово-жовті прозорі корости. При знятті Корост з тканин може виділятися рідина з домішкою гною і крові. Після загоєння на місці патологічних вогнищ залишаються рожеві полущені ділянки шкіри.
Стадії розвитку захворювання
Залежно від типу, що протікають і ступеня ураження шкірних покривів можна виділити 3 стадії стрептодермії:
- бульозна. Виражається в поверхневій поразці епідермісу з утворенням дрібних фликтен, наявності невеликих ділянок запалення.
- Небуллезное. Супроводжується глибоким ураженням шкіри з появою великих погано гояться фликтен, хворобливих виразок.
- Хронічна. Найчастіше виникає при неправильно підібраному курсі терапії або недотриманні термінів лікування.
Які можуть бути ускладнення?
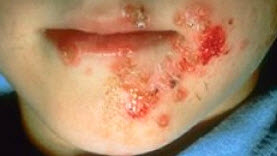
При адекватному лікуванні захворювання рідко викликає серйозні ускладнення у дітей. Проте, при важкому перебігу стрептодермии можуть приєднуватися вторинні захворювання, наприклад, схожий на краплю псоріаз. Цей різновид псоріазу полягає в появі дрібних псоріатичних бляшок на голові, грудях, кінцівках. Стрептококові бактерії, що викликають розвиток стрептодермії, можуть стати причиною скарлатини, при якій спостерігається загальне ураження шкірних покривів рожевим висипом і висока температура тіла.
Найбільш серйозні, але рідко зустрічаються ускладнення стрептодермії - септицемія (зараження крові бактеріями) і стрептококовий гломерулонефрит (ураження нирок) здатні викликати важкі наслідки і мають деяку частку летальності.
Наслідки для дитини
При своєчасному лікуванні захворювання не залишає косметичних дефектів або наслідків для здоров'я дитини.
Короткочасне порушення пігментації в області ураженні нормалізується через 1,5-2 місяці після одужання.
При неправильному лікуванні існує ризик переходу хвороби в хронічну форму, що загрожує регулярними рецидивами стрептодермії у міру впливу провокуючих чинників. Тривало протікає захворювання може викликати приєднання мікробної екземи з ураженням шкіри грибковими збудниками.
діагностика стрептодермії
Постановка діагнозу грунтується на візуальному огляді, при якому відзначається наявність специфічних ознак захворювання (фликтен, корок, виразок і ерозій). Для підтвердження діагнозу може бути призначено бактеріологічне дослідження виділень фликтен з додатковим визначенням чутливості до антибіотиків.
Диференціальний діагноз встановлюється в порівнянні з висівкоподібним лишаєм, екземою і дерматитами.
Лікування стрептодермії у дітей
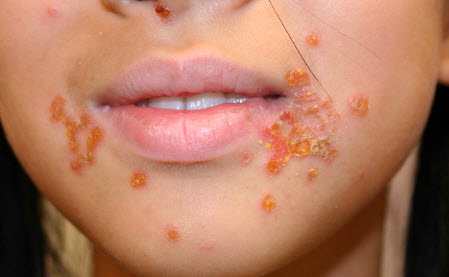
Терапія захворювання включає заходи по знищенню збудника, підвищення опірності організму інфекції, а також зняття основних симптомів стрептодермії. На період гострої фази хвороби (5-10 днів) рекомендується захистити дитину від контактів зі здоровими дітьми , А також ввести дієтичну систему харчування з виключенням солодкої, гострої, жирної їжі. Строго обмежується час прийому водних процедур і перебування в умовах підвищеної вологості.
Системне лікування зводиться до прийому таких препаратів:
- Антибактеріальні засоби - пеніциліни або макроліди (флемоксин, амоксиклав, азитроміцин, еритроміцин). Курс лікування - від 5 до 10 днів; при важкій або запущеній формі стрептодермії може призначатися внутрішньом'язове введення цефалоспоринів (цефазолін).
- У разі повільної або рецидивуючої інфекції - терапія сульфаніламідами (сульфадимезин).
- Иммунокорригирующая терапія (ликопид, аміксин перорально, иммунофан внутрішньом'язово).
- Прибуток і пребіотики для відновлення мікрофлори кишечника (нормобакт, лінекс).
- Антигістамінні препарати для зняття свербіння (зодак, тавегіл, супрастин).
- Вітамінно-мінеральні комплекси.
- Препарати для підвищення загальної опірності організму інфекції (настоянки ехінацеї, левзеї, елеутерококу).
Місцеве лікування включає препарати:
- антисептики (Спирт левоміцетіновий, хлоргексидин, мірамістин, фукорцин, перманганат калію, діамантова зелень, метиленовий синій, азотнокисле срібло, саліциловий спирт, риванол, борний спирт, резорцин).
- Мазі з антибіотиками (Ерітроміціновая, тетрациклінова, линкомициновую, льовомеколь, Банеоцин, фуцідін, левоміцетіновий, стрептоцид). При сильному свербінні допускається застосування мазей з глюкокортикостероїдами (лоринден, адвантан) або комбінованих препаратів (гиоксизон).
- Для змазування Корост з метою їх якнайшвидшого відділення - мазі з саліцилової кислотою, Цинкова паста.

У поєднанні з системною антибактеріальною терапією можна застосовувати засоби, що рекомендуються народною медициною:
- Листя червоної смородини необхідно вимити і подрібнити до кашкоподібного стану. Прикладати до запальних явищ на шкірі в період освіти Корост.
- Ефективно знімає роздратування і свербіння мазь, приготовлена \u200b\u200bз 50 гр. меду і 50 мл. свіжовичавленого гранатового соку. Можна змащувати прояви захворювання 2-3 рази на день.
- Заварити 200 мл. окропу 1 ложку кори дуба, дати настоятися протягом години. Змащувати уражені ділянки цим настоєм перед сном. Аналогічно можна готувати настої з череди, чистотілу, шавлії, які також використовуються в боротьбі зі стрептодермією.
- Настій листя волоського горіха сприяє загоєнню виразок і відшаровування Корост. Для приготування 2 ложки подрібненого листя залити 300 мл. окропу, залишити на 2 години. Прикладати на шкіру аплікації, змочені цим засобом, на 15 хвилин.
- Кору ліщини (1 ложка) заливають окропом (250 мл.), Наполягають в термосі 3 години. Після чого прикладають на хворі ділянки тіла дитини на 10 хвилин, змочивши для цього м'яку ганчірку в настої.
- Залити 100 мл. оливкового масла 2 ложки листя вільхи. На водяній бані прогріти суміш протягом 15 хвилин, остудити і змащувати уражені зони тіла.
- Для зміцнення імунітету рекомендується поїти дитину трав'яними чаями (з листя смородини, меліси, м'яти, кропиви, ромашки), а також відварами ягід обліпихи, шипшини, глоду.
профілактика
Для запобігання зараження членів сім'ї від хворої дитини необхідно проводити щоденну дезінфікуючу обробку приміщення і поверхонь, з якими контактує дитина, кварцевать його кімнату, а також видати йому окремі предмети гігієни, посуд, білизну.
Для недопущення рецидивів стрептодермії необхідно забезпечити хворому збалансоване, багате вітамінами харчування, щоденні прогулянки на свіжому повітрі, заняття спортом, а також зміцнення імунної системи. У разі пошкодження шкірних покривів потрібна ретельна і своєчасна їх обробка дезинфікуючими засобами.
Новини, які допомагають!Стрептодермія у дітей різного віку розвивається внаслідок ураження різними штамами поширеного мікробного агента стрептокока і зниження ефективності імунного захисту.
Характеризується виникненням типових бульбашкових висипань на шкірних покривах (рідше слизових), заповнених гнійним вмістом. При відсутності необхідного комплексного лікування стрептодермія у дитини прогресує, поширюючись на нові, раніше здорові ділянки шкіри.
Інкубаційний період складає сім днів, після чого відбувається активний розвиток захворювання, що переходить в гостру форму. Якщо проведені обстеження і поставлений діагноз, стрептодермії необхідно терміново починати лікувати, щоб уникнути ускладнень. Перебіг захворювання може бути гострим або хронічним, поверхневим або глибоким. При хронічній формі висипання локалізуються поблизу наявних виразок або ран.
Як передається стрептодермія?
Чому виникає стрептодермія, що це таке, і як лікувати? Найчастіше патологія зустрічається у маленьких дітей віком від 2 до 7 років. Спровокувати виникнення захворювання можуть порізи, садна і подряпини на шкірі, укуси різних комах і ін. Пошкодження шкірних покривів через які проникає інфекція. Передається стрептодермія побутовим шляхом, наприклад, через посуд і одяг, іграшки та ін. Предмети, яких торкався хворий дитина.
Збудник стрептодермії - стрептококові бактерії (переважно бета-гемолітичний піогенний стрептокок групи А), активне розмноження яких на шкірі призводить до виникнення імпетиго, вульгарною екземи та деяких інших хвороб, що об'єднуються поняттям «стрептодермія».
Різні види стрептокока можна виявити:
- на іграшках (особливо м'яких або рідко миються);
- будь-якому посуді;
- на будь-якому одязі, як верхній, так і на білизну, особливо якщо воно недостатньо ретельно стирається і не прасувати;
- в воді і повітрі, тобто дитина будь-якого віку постійно з ним стикається;
- на поверхні шкіри і слизових іншої людини (маленького і дорослого), який може бути так званим здоровим носієм (немає ніяких симптомів хвороби) або хворіти на ангіну, отит, бешихове запалення.
Причини стрептодермії можуть бути наступні:
- Зниження імунітету, при якому навіть незначна кількість мікробів може викликати захворювання.
- Порушення мікрофлори в кишечнику в результаті неправильного прийому антибактеріальних засобів або нераціонального харчування.
- Нехтування санітарно-гігієнічними нормами призводить до виникнення сприятливих умов для розмноження збудників захворювання.
- Розчісування шкіри при дерматозах призводить до зараження стрептококом і розвитку стрептодермії.
Залежно від проявів і характеру перебігу стрептодермії класифікують на такі види:
- Суха стрептодермія, або простий лишай. Найчастіше вражає дітей у віці 3-7 років, проявляючись у вигляді шелушащихся рожевих плям і порушення пігментації шкіри.
- Стрептококової імпетиго. Являє собою бульбашкові висипання, по периферії оточені червоним запалених обідком. Після їх розривання на шкірі залишаються ерозії, згодом покриваються коростою.
Факторами, що сприяють поширенню висипань по тілу, є купання і розчісування поразок. При надмірному виробленню шкірного сала і активному потовиділенні стрептодермія проявляється в пахових і завушних складках. Такі поширення висипань по тілу найбільш часті у тих, хто має зайву вагу або хворіє на діабет.
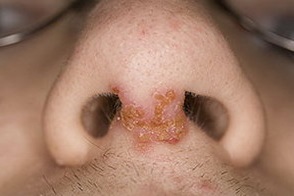
симптоми стрептодермії
Інкубаційний період захворювання складає 7-10 днів. Головний симптом стрептодермії у дітей - поява на шкірі рожевих плям, покритих дрібними лусочками. Під час появи висипань ніяких суб'єктивних симптомів зазвичай не відчувається. Але іноді може з'являтися свербіж шкіри, підвищення температури тіла, а також, уражена шкіра стає все більш сухою.
Плями при стрептодермії можуть мати абсолютно різні розміри, але найчастіше в діаметрі вони досягають до 4 см. Висипання локалізуються на обличчі, спині, сідницях, руках і ногах. Після того, як всі плями наявні сходять, на їх же місці завжди ще на деякий час залишається специфічний білий слід. Поняття стрептодермія включає кілька різновидів інфекційних уражень шкіри. Стрептококи - збудники всіх типів захворювання.
Різновиди патології:
- стрептококової імпетиго. Найбільш поширена, класична форма захворювання. Характерні висипання з'являються на обличчі, кистях рук і стопах. Ця форма стрептодермії є найбільш обмеженою, так як збудник не проникає далі поверхневого шару шкіри, яка зберігає свої захисні функції і включає місцеві механізми обмеження запалення. Зовнішній вигляд шкіри практично не змінюється, лише на тлі почервоніння виникають окремі бульбашкові елементи (фліктени), наповнені прозорою рідиною. Їх поява супроводжується свербінням. Незабаром рідина мутніє, бульбашка розкривається, підсихає і покривається жовтою скоринкою. Після видалення кірки на шкірі залишаються пігментовані цятки, які згодом зникають. Тривалість процесу складає від 5 до 7 днів. Але якщо дитина розчісує сверблячі елементи, відбувається поширення збудника на здорові ділянки шкіри, збільшується ризик розвитку ускладнень і одужання затягується на 3-4 тижні.
- бульозні імпетиго. Висип локалізується на верхніх і нижніх кінцівках (кисті, стопи) і має досить солідний діаметр. Після розтину бульбашок на їх місці утворюються виразки, які можуть розростатися, захоплюючи здорові ділянки шкіри.
- стрептококова попрілість. Більшість хворих - маленькі діти і повні люди. Локалізація вогнищ - під молочними залозами, в пахвових западинах, меж'ягодічние або пахово-стегнових складках. При ожирінні вражається область живота.
- Простий лишай. Виявляється у вигляді висипки яскраво-рожевого кольору, з чіткими межами. Місцем локалізації є особа. Висип може зменшуватися в розмірах під впливом сонця. Ті ділянки шкіри, які були раніше вражені, не можуть зіграти так, як інші ділянки шкіри.
- стрептококова Заєда (Різновид щелевидная імпетиго) характеризується появою пухирців в куточках рота. Після зникнення бульбашок на їх місці виникає тріщина (щелевидная ерозія) швидко покривається жовтуватою скоринкою. Дуже часто хворі, особливо діти, ненавмисно це корочку здирають, але вона з'являтися знову.
- стрептококова ектіма - важче протікає форма стрептодермії, яка зачіпає глибокі шари шкіри. Хвороба протікає з утворенням виразково-некротичного ураження і рубця. Ектіма часто утворюється на руках, ногах і майже ніколи - на обличчі, оскільки на обличчі дуже хороше кровопостачання шкірних покривів, що дозволяє локалізувати запалення. Саме в разі ектіми, як правило, виникають виражені порушення самопочуття, аж до ознак інфекційно-токсичного шоку, якщо збудник потрапив у кров'яне русло.
При своєчасному лікуванні симптоми стрептодермії, як правило, проходять за 7 днів. Якщо ж не брати адекватні заходи, захворювання може викликати такі важкі ускладнення як псоріаз, скарлатину, гломерулонефрит, мікробну екзему. Іноді хвороба в хронічній формі навіть призводить до зараження крові.
хронічна форма
Стрептодермія в хронічній формі характеризується рецидивуючим перебігом і розвитком великих за величиною (діаметром 5-10 см) вогнищ ураження шкірних покривів. Вогнища являють собою чітко відмежовані плями з нерівними, фестончатими краями і відшаровується по краях роговим шаром епідермісу; найчастіше вони локалізуються на гомілках.
На шкірі виникають пухирі, після розкриття яких утворюються великі корки жовтувато-коричневого кольору. Після видалення на місці кірки виявляється яскраво-рожева ерозія, з поверхні якої рясно відділяється серозно-гнійний ексудат. Між рецидивами припиняється утворення нових бульбашок, замість корок утворюються осередки лущення з сіро жовтими лусочками.
Тривале існування інфекційного вогнища, а також підвищена внаслідок цього чутливість шкірного покриву до мікробів можуть привести до переходу захворювання з хронічною стрептодермії в мікробну екзему. Характерними ознаками цього процесу є поява екзематозних колодязів, зміна кордонів вогнищ ураження (при екземі вони стають нерівними, розпливчастими).
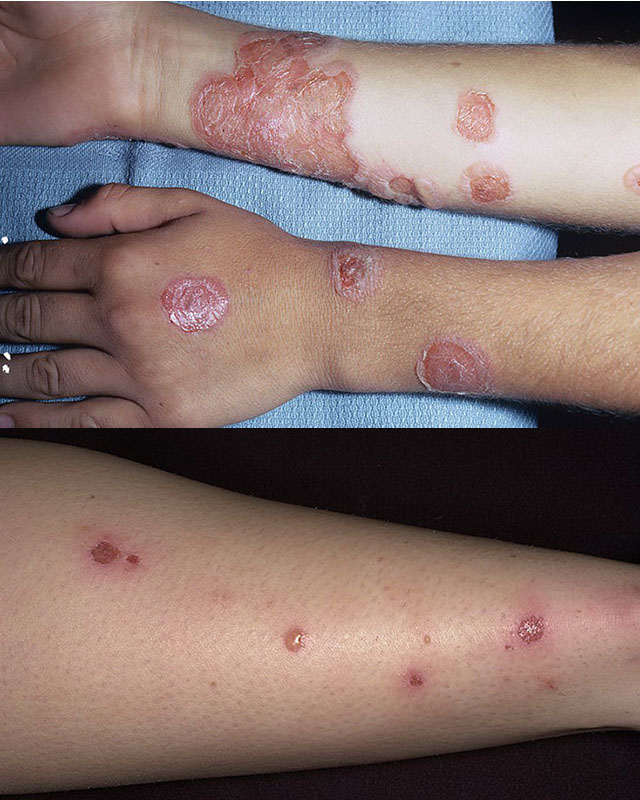
Як починається стрептодермія: фото
Пропонуємо до перегляду докладні фото, щоб знати як виглядає і починається стрептодермія у дитини, а також дорослого.

діагностика
Для того, щоб знати, як вилікувати стрептодермії, необхідно поставити точний діагноз, адже таке захворювання може матися на увазі і під іншими хворобами. Це рожа, вульгарна ектіма, хронічна дифузна стрептодермія та інші. Діагноз «стрептодермія» встановлюють на підставі анамнестичних даних (контакт з хворою людиною, спалах захворювання в колективі) і візуального огляду (характерні бульбашки і жовтувато-медові скоринки після їх розтину).
З лабораторних методів використовують:
- мікроскопію мазків ураженої ділянки шкіри;
- бактеріологічний аналіз (посів кірочок на поживні середовища).
Мікроскопію і бакпосев необхідно проводити до початку лікування антибіотиками і за умови відсутності самолікування.
лікування стрептодермії
У тих випадках, коли симптоми стрептодермії невеликі, і не погіршують загальний стан хворого, то при лікуванні стрептодермії у дітей з хорошим імунітетом зазвичай застосовується місцева терапія в домашніх умовах. Вона являє собою розтин гнійників і подальшу обробку вогнищ ураження аніліновими барвниками. Після цього на хворі ділянки накладаються сухі пов'язки з дезінфікуючими засобами. Заїди змащуються азотнокислим сріблом.
При хронічних процесах для лікування стрептодермії у дітей і дорослих показана комплексна консервативна терапія:
- прийом антибіотиків. Оптимальними в даній ситуації, вважаються напівсинтетичні пеніциліни, а в разі резистентності до них організму - антибіотики резерву. Як правило, застосовується Амоксиклав, Аугментин, цепорін, Линкомицин. Резерв - макроліди Азитроміцин або еритроміцин.
- Ін'єкції імунномодулятори і вітамінів. Використовується гамма-глобулін, вітамінні комплекси В, А, С, а також поліглобулін.
- Прийом препаратів, необхідних для відновлення мікрофлори кишечника після антибіотикотерапії (): лінекс, дюфолак.
- Прийом полівітамінів курсом (1-2 місяці + повтор): компливит, центрум, витрум, мультитабс або інших.
- Лікування препаратами місцевої дії, Які наносять на очищену шкіру двічі на день. До них відносяться спиртові антисептичні розчини (левоміцетіновий спирт 5%, фукорцин і ін.), Розчин мірамістину (хлоргексидину), розчин перманганату калію. Призначаються мазі з антибіотиками: линкомициновую, ерітроміціновая, льовомеколь і інші.
Як лікувати стрептодермії у дитини? Дотримуйтесь основні рекомендації:
- обмежте контакти хворої дитини зі здоровими однолітками;
- висока температура - підстава для постільного режиму;
- заборонені розтирання і купання - інфекція може поширитися на нові ділянки;
- стежте за довжиною нігтів і чистотою рук у дитини;
- кожен день міняйте натільну і постільну білизну;
- добре мийте підлогу, провітрюйте приміщення;
- відволікайте дитини, не давайте розчісувати ранки;
- готуйте хворому дієтичні страви;
- страви запікайте або варіть.
В осередку інфекції обов'язково завдання карантину - дітей роз'єднують не менше, ніж на 10 днів (на термін максимальної тривалості інкубаційного періоду). У процес лікування обов'язково використання лікувальної дієти, що складається з легкозасвоюваній і поживної їжі, в якій обов'язково обмеження солодощів, жирної і гострої їжі.

Стрептодермія лікування в домашніх умовах
Ефективно лікується захворювання народними засобами, що включають використання відвари трав (ромашка, кора дуба) в якості пов'язок. Весь період лікування забороняється використовувати гігієнічні ванни і душ. Замінюємо ці процедури на протирання серветками, змоченими в настоянці ромашки.
Ускладнення і прогноз
Симптоми стрептодермії при адекватному лікуванні зникають через тиждень, але в деяких випадках (при ослабленому імунітеті або наявності хронічних захворювань) можливі ускладнення:
- перехід в хронічну форму;
- каплевідний;
- гломерулонефрит;
- міокардит;
- фурункули і флегмони;
- септицемія - зараження крові, в якій циркулює величезна кількість стрептококів.
Прогноз при даному захворюванні сприятливий, але після перенесеної глибокої форми стрептодермії залишаються косметичні дефекти.
У новонароджених і немовлят стрептодермія поширена найбільш широко, тому захворювання є великою проблемою в неонатології. За статистичними даними, піодермії займають перше місце в структурі дерматологічної патології. Різноманітність клінічних форм інфекції і велика кількість патогенних штамів мікроорганізмів, здатних викликати захворювання, ускладнюють діагностику та здатні ввести недосвідченого лікаря в оману. З цього видно, що стрептодермія у дітей - це таке захворювання, якому необхідно приділяти пильну увагу.
ПРИЧИНИ
Головними причинами виникнення стрептодермії є різні штами стрептококів. У дітей найбільш часто висіваються мікроорганізми групи D.
Характеристика патогенних бактерій:
- набувають синій колір при фарбуванні за Грамом;
- можуть отримувати необхідну енергію в безкисневому середовищі;
- в залежності від вираженості ферментних реакцій здатні гемолізовані еритроцити;
- нерухомі;
- розташовуються або попарно, або утворюють ланцюжки;
- в несприятливих умовах можуть переходити в капсульованих форму;
- чутливі до дії стандартних антисептичних препаратів;
- до антибіотиків резистентність виробляється повільно.
У нормальних умовах шкіра у дітей здатна захистити організм від проникнення патогенної флори. Однак при дії ряду факторів навколишнього середовища або ендогенного характеру відбувається порушення бар'єрної функції і розвиток стрептодермії у дітей.
Сприятливі фактори:
- ігнорування правил особистої гігієни;
- наявність мікротравм на поверхні шкіри немовляти;
- недоношеність;
- незрілість або придбані дефекти імунної системи;
- місцеве перегрівання чи переохолодження;
- неправильне за термінами або продуктам введення прикорму;
- незбалансоване харчування з дефіцитом вітамінів;
- порушення режиму годування немовляти;
- хронічна соматична патологія.
Механізм передачі збудника стрептодермії - контактний. При цьому патогенна флора обсеменяется шкірні покриви, предмети побуту, особисті речі хворого і при контакті з сприйнятливим малюком передається йому, що, в поєднанні з сприятливими факторами, проявляється симптомами стрептодермії у дітей.
КЛАСИФІКАЦІЯ
Стрептодермії поділяють в залежності від характеру ураження шкірних покривів.
Основні клінічні форми захворювання:
- Імпетиго - ураження епідермісу і волосяних фолікулів.
- Попрілість - поява мокли ерозій в шкірних складках.
- Ектіма - патологічний процес, який стосується дерму, що закінчується утворенням виразкових дефектів.
Перераховані вище форми мають обмежену локалізацію. При прогресуванні інфекційного запалення можливий розвиток генералізованої стрептодермії у дитини, для якої характерні ураження шкірних покривів різної глибини.
Залучення в патологічний процес внутрішніх органів свідчить про настання бактеріально-токсичного шоку, при якому симптоми і лікування стрептодермії у дітей будуть значно відрізнятися від місцевих форм захворювання.
СИМПТОМИ
Клінічна картина інфекційного ураження шкірних покривів у дітей розрізняється залежно від форми стрептодермії у дитини. Розглянемо скарги пацієнта при кожній з них.
імпетиго
При такій формі стрептодермії основні скарги у дітей пов'язані з висипаннями на шкірі і слизових, при цьому загальний стан дитини залишається задовільним. Спостерігається субфебрильних підйом температури тіла, зниження апетиту, зменшення динаміки набору ваги. Виражених ознак інтоксикації практично не буває.
Головний симптом стрептодермії у дітей, що виявляється у формі імпетиго, - поява фликтен. Їх особливості:
- елемент висипу нагадує міхур з гнійним вмістом, який розташовується на гиперемированном підставі;
- бульбашки швидко розкриваються, на їх місці утворюються скориночки жовтого кольору;
- висип може супроводжуватися незначним сверблячкою;
- бульбашки покривають шкіру обличчя, шиї, кінцівок;
- в процес може залучатися слизова оболонка порожнини рота або носа;
- в кутах рота на місці фликтен утворюються поперечні тріщини - заїди;
- висипання можуть рецидивувати.
Варто пам'ятати, що на попі у дитини стрептодермія з'являється при прогресуванні інфекційного процесу. Це повинно насторожити батьків і педіатра.
попрілість
Така форма стрептодермії теж дебютує з появи бульбашок у дитини, однак, вони локалізуються в складках шкіри, швидко перетворюючись в мокнучі ерозії. Пацієнта турбують:

- свербіж і неприємні відчуття в ділянці ураження;
- кровоточивість поверхні ерозії;
- підвищення температури тіла;
- загальна стомлюваність;
- порушення стільця;
- плаксивість;
- зниження апетиту;
- безсоння.
Попрілості у дітей локалізуються в місцях великих шкірних складок, за вушними раковинами, в міжпальцевих проміжках.
ектіма
При ураженні глибоких шарів шкіри стрептококової флорою виникає ектіма. Під час стрептодермії у дітей з первинних елементів висипу у дитини утворюються виразкові дефекти, які супроводжуються:
- болем і свербінням;
- гнійними виділеннями.
Загоєння виразкових дефектів відбувається протягом місяця. За цей період дно виразки очищається від гнійно-некротичного вмісту, посилюється синтез сполучної тканини. На місці дефекту після хвороби можна виявити рубці.
генералізована стрептодермія
Відсутність адекватної терапії і значне зниження захисних властивостей організму дитини сприяє поширенню інфекції з залученням до патологічного процесу всіх шарів шкіри. У таких пацієнтів фликтени поєднуються з попрілостями і виразковими дефектами. Найчастіше захворювання схильні нижні кінцівки і ділянки шкірних покривів з травматичними ушкодженнями.
Бактеріально-токсичний шок
Перебіг стрептодермії у дітей вкрай важкий. Це пов'язано з дією токсинів і продуктів життєдіяльності патогенної мікрофлори на внутрішні органи. Найбільш чутливими до них є:
- Клітини нервової системи, ураження яких призводить до порушення роботи життєво важливих центрів в довгастому мозку. Внаслідок цього у пацієнта спостерігається падіння артеріального тиску, порушення дихання, розлад свідомості.
- Органи сечостатевої системи, що супроводжується падінням діурезу.
- Гепатоцити, масоване пошкодження яких тягне за собою печінкову недостатність.
- Кишечник - порушення нормальної мікрофлори з порушенням стільця.
Крім поліорганної недостатності, у дітей спостерігається гіпертермія та масивні шкірні висипання.
ДІАГНОСТИКА
Діагностика стрептодермії у дитини грунтується на фізикальному і лабораторному методах дослідження.
Під час огляду на себе звертає увагу:
- типова локалізація уражень шкіри;
- наявність характерних елементів висипу.
В загальному аналізі крові у дітей виявляють такі зміни:
- збільшення кількості білих кров'яних тілець з появою в загальному кровотоці незрілих форм;
- еозинофілія;
- підвищення швидкості осідання еритроцитів.
Під час проведення біохімічного аналізу крові можна виявити:
- підвищення маркерів запального процесу;
- поява в плазмі факторів, що свідчать про патологічні зміни у внутрішніх органах;
- порушення згортання активності крові.
При важкому затяжному інфекційному процесі необхідно перевірити імунний стан організму. Підтвердити діагноз «стрептодермія» дозволяє серологічне дослідження, в ході якого вдається виявити антитіла до антигенів стрептококів.
В аналізах сечі і калу характерних змін не спостерігається.
ЛІКУВАННЯ
Лікувати стрептодермії у дітей необхідно в умовах інфекційного стаціонару. Терапія розділяється на два напрямки:
- місцева;
- загальна.
До місцевої терапії відноситься:

- застосування антибактеріальних мазей, кремів або розчинів;
- примочки або вологі пов'язки з дезінфікуючими засобами;
- репаративні препарати.
Для загальної терапії використовують:
- антибіотики широкого спектру дії;
- антигістамінні лікарські засоби;
- полівітамінні комплекси;
- імуностимулятори.
При бактеріально-токсичному шоці обсяг терапії значно розширюється. Лікування стрептодермії у дітей при таких симптомах, крім боротьби з збудником, направлено на підтримку роботи внутрішніх органів.
Ускладнення
Стрептодермія у дитини може ускладнюватися різними станами, найгрізнішими з яких є:
- поширення патогенної мікрофлори з потоком крові у внутрішні органи з розвитком септичних вогнищ ураження в головному мозку, серці, нирках, легенях і т.п .;
- незагойні виразкові дефекти;
- мікробна екзема.
У важких випадках при генералізованих стрептодерміях можливий летальний результат.
ПРОФІЛАКТИКА
Для запобігання розвитку стрептококової інфекції необхідно дотримуватися наступних рекомендацій:
- строго слідувати правилам особистої гігієни;
- оптимізувати характер харчування;
- своєчасно лікувати соматичну патологію;
- правильно доглядати за шкірою дитини;
- не допускати перегріву або переохолодження;
- при перших симптомах захворювання негайно консультуватися у фахівця.
ПРОГНОЗ НА ОДУЖАННЯ
Раціональна медикаментозна терапія дозволяє повністю позбутися від патогенної мікрофлори. Однак бактеріально-токсична форма має несприятливий прогноз. У дитини така стрептодермія протікає вкрай важко і часто закінчується летальним результатом.
Знайшли помилку? Виділіть її та натисніть Ctrl + Enter
Стрептодермія - це ураження шкіри, викликане стрептококами (хвороботворними мікроорганізмами, поширеними в навколишньому середовищі). Стрептококи вражають в основному гладку шкіру, на відміну від стафілококів, що розмножуються в волосяних фолікулах, сальних і потових залозах. В результаті хвороботворного дії стрептококів на поверхні шкіри утворюються особливі первинні елементи - фликтени, які представляють собою мляві бульбашки з прозорим вмістом, які мають схильність до поступового збільшення.
причини захворювання
Як ми вже сказали, безпосередньою причиною стрептодермії є стрептококи (S. рyogenes). Ці мікроорганізми виділяють гіалуронову кислоту і позаклітинні токсини, які підвищують проникність капілярів в осередку ураження. При цьому з судин виходить рідка частина крові - плазма, що веде до формування набряку, а потім утворення наповнених запальної рідиною бульбашок.
Для виникнення хвороби необхідні додаткові умови. Частіше хворіють люди з тонкою ніжною шкірою - жінки і діти.
Причини появи стрептодермії, пов'язані зі станом організму людини:
- розчухи шкіри при дерматозах, що зудять (наприклад, при нейродерміті або коросту);
- ушкодження епітелію шкіри, викликане виділеннями з носа (при риніті), вуха (при отиті);
- зниження опірності організму при виснаженні, хронічному алкоголізмі, імунодефіцит, важких хворобах органів травлення з порушенням засвоєння поживних речовин;
- поганий догляд за маленькими дітьми.
Заразна чи ні стрептодермія? Численними дослідженнями доведено здатність хвороби передаватися від однієї людини до іншої при побутовому контакті. Однак знову заразилася, захворіє тільки в тому випадку, якщо має до цього передумови, перераховані вище.
Клінічні різновиди
Стрептодермія проявляється утворенням - поверхневого елемента з млявою покришкою, наповненого серозним вмістом, розташованого на почервонілий набряку шкірі.
Початкова стадія хвороби - маленька червона цятка, на якому вже через кілька годин виникає пляшечку діаметром від 1 до 3 мм. Він називається «фліктена» і може іноді формуватися на незміненій шкірі. Спочатку бульбашка напружений, але дуже швидко стає в'ялим, його вміст з прозорого переходить в каламутне, тобто з серозного в гнійне. Іноді всередині бульбашок з'являється кровянистое (геморрагическое) вміст.
Поступово елементи підсихають з утворенням сірої скоринки, яка самостійно відпадає. Після цього на шкірі залишається маленьке рожева пляма, яке поступово зникає. Рубці не утворюються. Зазвичай між фліктени знаходиться неушкоджена шкіра, але іноді вони починають рости по периферії і зливаються. Так утворюється кільцеподібне імпетиго.
Хвороба триває близько місяця. Фліктени розташовуються переважно на обличчі, кінцівках і бічних поверхнях тулуба. Захворювання може швидко поширитися в дитячому колективі, тому називається ще «контагіозне», тобто високозаразное, імпетиго. Передається контагіозне імпетиго від дитини до дитини при торканні під час ігор, користуванні одним рушником, одними іграшками та іншими предметами.
Інші форми, які може приймати дане шкірне захворювання:
- бульозні імпетиго;
- стрептококовий хейліт;
- простий лишай;
- поверхневий панарицій;
- стрептодермія інтретрігінозная;
- ектіма звичайна.
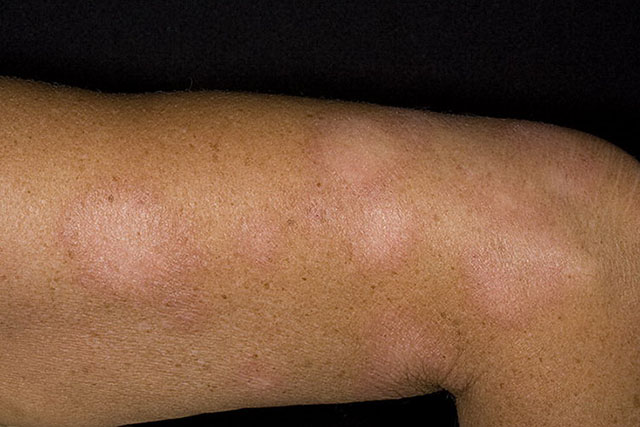
бульозні імпетиго
При бульозної імпетиго утворюються множинні бульбашки розміром до 3 см, що розташовуються переважно на тилу кистей, рідше на тильній поверхні стопи і шкірі гомілок. Після розтину булл (бульбашок) залишається ерозований поверхню, яка поступово збільшується. Нерідко так формується хронічна стрептодермія.
Дифузна хронічна стрептодермія вражає великі ділянки шкіри, переважно на гомілках. Осередок має крупнофестончатие форму і добре відмежований від навколишньої тканини обідком відшаровується епідермісу. Шкіра у вогнищі інфекції почервоніла, з синюшним відтінком, покрита безліччю жовтих кірочок. Після видалення кірок залишається мокнуча поверхню з в'язким, густим виділенням серозного або серозно-гнійного характеру. Осередок поступово збільшується, навколо нього з'являються відсівання бульбашок. Після стихання запалення ерозія покривається численними лусочками, мокнуть припиняється до наступного загострення.
При довго існуючих осередках поступово приєднується з появою мікроерозій, що виділяють крапельки безбарвної рідини. Хронічна стрептодермія розвивається на тлі порушення харчування тканин, наприклад, при варикозної хвороби вен нижніх кінцівок або цукровому діабеті. Вона часто оточує трофічні виразки. Фактором ризику її розвитку служить переохолодження кінцівок і тривале перебування на ногах.
бульозні імпетиго
стрептококовий хейліт
Як виглядає щелевидное імпетиго (стрептококовий хейліт)? Це бульбашка, що розташовується в кутку рота. Він швидко розкривається і носить народна назва «заїду». Інша його найменування - ангулярних стоматит. Може також дивуватися шкіра біля крил носа і зовнішніх куточків очей.
Спочатку на губах, в їх куточках, з'являються бульбашки, після розкриття яких залишаються невеликі тріщинки, вкриті жовтими корочками. Ці скоринки швидко відпадають через постійної вологості, яку підтримує сам хворий, облизуючи кути рота. Хвороба супроводжується свербінням, болем при відкриванні рота і жуванні, слинотечею. Привертають до її появи такі стани:
- карієс;
- риніт і кон'юнктивіт;
- звичка облизувати губи у дітей;
- наявність зубних протезів у літніх;
- нестача вітамінів групи В.
Щелевидное імпетиго передається при поцілунках, користуванні однієї посудом, рушниками. Нерідко захворювання вражає членів однієї сім'ї.

стрептококовий хейліт
Простий лишай - це суха стрептодермія. Хвороба вражає дітей. На шкірі навколо рота, щоках, нижньої щелепи утворюються плями круглої або овальної форми, білого або рожевого кольору, мають чіткі межі і покриті численними лусочками. Іноді вони трохи сверблять. Під впливом сонячного світла симптоми стрептодермії нерідко зникають, проте ділянки шкіри під вогнищами поразки загоряють слабкіше, що проявляється нерівномірним забарвленням шкірного покриву.
Простий лишай виникає переважно навесні або восени, можуть спостерігатися епідемічні спалахи в дитячих колективах.
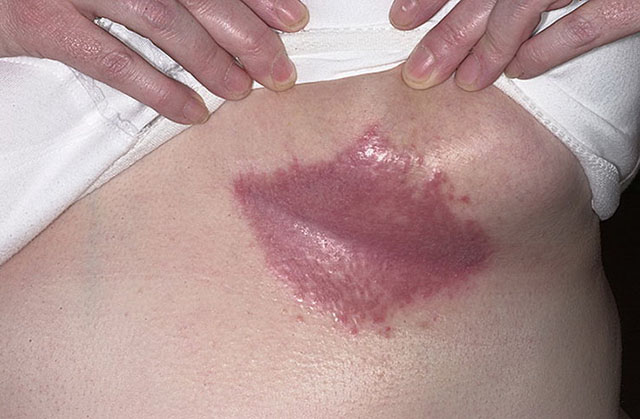
Поверхневий панарицій, або турніоль - форма стрептодермії, яка трапляється в основному у дорослих. При задирках, травмах пальців, недбалому манікюрі навколо нігтьової пластинки з'являються фліктени зі світлим, а потім з гнійним вмістом. Нігтьова фаланга набрякає, червоніє, стає болючою. Після розтину міхура залишається ерозія, що охоплює ніготь у вигляді підкови. Іноді нігтьова пластинка відторгається. У важких випадках ознаки імпетиго нігтьових валиків включають лимфангиит, лімфаденіт, лихоманку, озноб, погіршення самопочуття.

Інтертригінозний стрептодермія ще називається стрептококової попрілістю. Вона виникає в шкірних складках з підвищеною вологістю - під молочними залозами, в пахових і пахвових складках, за вухами, між сідницями, у складках шкіри на животі. Захворювання вражає в основному дітей і людей з надмірною вагою.
Множинні дрібні фліктени на цих ділянках швидко розкриваються і утворюють суцільні ерозірованний мокнучі поверхні яскраво-рожевого кольору, оточені відшаровується епідермісом. В глибині шкірних складок формуються хворобливі тріщини, а навколо - відсівання бульбашок на різних стадіях розвитку. Вона може ускладнюватися приєднанням грибкової інфекції і супроводжується вираженою хворобливістю і свербінням. У цьому випадку захворювання називають себорейна стрептодермія.
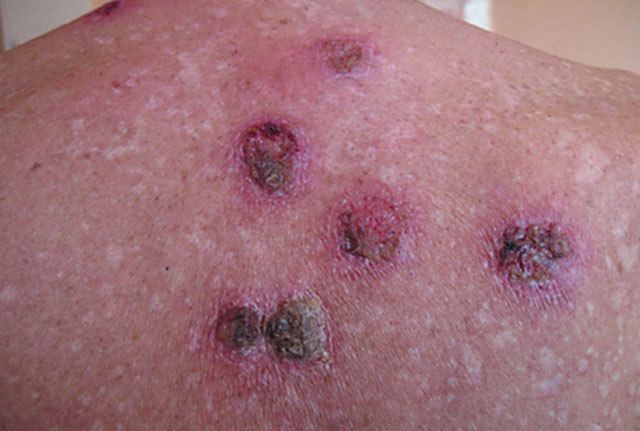
ектіма звичайна
Звичайна може бути викликана як стрептококами, так і їх асоціацією зі стафілококами. Захворювання проявляється формуванням невеликого бульбашки, іноді навколо волосяного фолікула (що характерно для стафілококової інфекції шкіри), який швидко висихає і перетворюється в м'яку золотистого кольору корочку. Ця корочка багатошарова, після її видалення утворюється глибока виразка, дно її кровоточить, краї м'які, набряклі, є сірий наліт. Навколо виразки видно почервоніла шкіра.
Виразки при ектіми локалізуються переважно на гомілках, але можуть виникати і на стегнах, сідницях, поперекової області. Це практично єдина форма стрептодермії, що має негативні косметичні наслідки. Виразки болючі, гояться протягом 2-3 тижнів з утворенням рубця, оточеного пігментованою шкірою.
ускладнення
Чим небезпечна стрептодермія? У випадках зниженого імунітету або при важкому перебігу можливі ускладнення хвороби. До них відносяться:
- скарлатина;
- потрапляння стрептококів в кров з розвитком вогнищ у віддалених органах.
При септицемії можуть постраждати нирки (розвивається гломерулонефрит), серце (міокардит, ендокардит), суглоби (гостра ревматична лихоманка). Ці захворювання мають інфекційно-алергічну природу і важке хронічний перебіг.
Діагностика і диференціальна діагностика
Розпізнавання захворювання проводиться на підставі даних про контакт з хворою людиною, епідемічної спалаху в колективі, а також при огляді ураженої шкіри. Додатково застосовуються лабораторні методи: мікроскопію виділень бульбашок і його бактеріологічне дослідження. Під час останнього виділяють стрептококи і визначають їх чутливість до антибактеріальних препаратів. Забір матеріалу потрібно проводити до початку терапії антибіотиками.
Диференціальний діагноз проводять з такими хворобами, як:
- стафілококові піодермії (і інші);
- екзема;
Як відрізнити стрептодермії від герпесу?
При заїдаючи пухирці розкриваються дуже швидко, залишаючи тріщини, тоді як при герпесі бульбашки на губах зберігаються досить довго і після розтину тріщин не утворюють. При шкірній формі герпесу висипання утворюються на незміненій шкірі, їх появі передує свербіж. Стрептодермія спочатку проявляється почервонінням шкіри, її елементи не чешуться, або свербіж виникає пізніше, і він незначний.
Як відрізнити стрептодермії і вітрянку?
Висип при вітрянці спочатку дійсно нагадує початок стрептодермії, але вже через 1-2 дня вона швидко поширюється по всьому тілу, що для стрептодермии абсолютно нехарактерно. Крім того, вітряна віспа супроводжується підвищенням температури тіла, тоді як стрептодермія часто протікає на тлі нормального стану хворого.
У будь-якому випадку при появі будь-яких шкірних бульбашок, виразок, висипу або інших ознак захворювання необхідно звернутися до дерматолога для правильної діагностики.
лікування
Чим і як лікувати стрептодермії, визначає дерматолог в залежності від віку пацієнта і супутніх захворювань.
Під час утворення бульбашок не можна приймати водні процедури, щоб інфекція не потрапила на здорові ділянки шкіри. Допускається лише миття здорових ділянок шкіри окремо. Неушкоджену шкіру бажано протирати серветкою, змоченою в настої ромашки - це надасть додатковий антисептичний ефект.
Лікування в домашніх умовах включає розтин міхурів з допомогою стерильної голки (прокаленной на відкритому вогні або протертою медичної знезаражувальною серветкою для ін'єкцій). Рідина з бульбашок видаляють, шкіру навколо них два рази в день обробляють діамантовим зеленим або використовують таке популярне засіб, як Фукорцин. Крім нього, мокнучі ерозії можна обробляти нітратом срібла або Зезорціном. Удома можна застосовувати обробку вогнищ настоями цибулі, часнику, деревію, але тільки на додаток до терапії, призначеної лікарем.
Якщо вже утворилися скоринки, на них наносять ліки у формі мазі з антибіотиком, наприклад, Левомеколь. Додатковим підсушують і дезинфікуючим ефектом володіє цинкова мазь.
Сучасна мазь від стрептодермії - Банеоцин. Вона добре допомагає при невеликих ділянках ураження при контагиозном імпетиго, заїдаючи, панариції, простому лишаї.
Ефект від місцевої терапії спостерігається приблизно через тиждень - вогнища ураження зникають.
Антибіотики при стрептодермії використовуються при наявності великих ділянок, вкритих пухирями і ерозіями, важких формах хвороби. Зазвичай призначають таблетки або капсули Амоксициліну клавуланата, Тетрациклина або Левоміцетин курсом на 5 днів.
Лікування стрептодермії у дорослих з порушеннями імунної системи або на цукровий діабет проводиться одночасно з корекцією виявленої патології обміну речовин і імунітету. У дітей проводиться ізоляція від колективу на період хвороби.
Терапія під час вагітності
Стрептодермія при вагітності виникає нечасто і не призводить до ускладнень. Однак її слід вилікувати до народження дитини, щоб не заразити малюка. Вагітним жінкам призначають місцеві антисептичні препарати, антибактеріальні мазі, які практично не всмоктуються в кров і не впливають на плід, що розвивається. У важких випадках можливе застосування антибіотиків з груп пеніцилінів або цефалоспоринів, що вважаються безпечними під час вагітності.
профілактика стрептодермії
Будь-яка людина має знати, як не заразитися стрептодермією, адже ці правила діють і для інших шкірних інфекційних захворювань:
- мити руки після повернення додому з вулиці, після відвідування туалету, а також в громадських місцях;
- рідше доторкатися до особи, яка не чесати і не роздряпували шкіру;
- перебуваючи в поїздці, частіше обробляти руки і обличчя антисептичними серветками, особливо дітям;
- обробляти мікротравми, тріщини, порізи перекисом водню, розчином йоду, саліциловим спиртом або іншими антисептичними речовинами;
- стежити за своїм здоров'ям, імунітетом, харчуванням;
- при появі перших ознак хвороби звертатися до лікаря.
Гнійне запальне інфекційне захворювання шкіри (піодермія), що обумовлено стрептококом, називають стрептодермією. У більшості випадків воно вражає дітей раннього, дошкільного та молодшого шкільного віку. Сприйнятливість дітей та контактний шлях передачі інфекції найчастіше призводять до спалахів стрептодермії в дитячих колективах.
Що викликає стрептодермії
Причини виникнення стрептодермии завжди пов'язані з збудником ряду інфекційних запальних уражень - стрептококом. Впроваджуючи в шкіру людини, кокковая мікрофлора викликає гнійне запалення шкірних покривів.
Стрептококи відносяться до умовно-патогенної мікрофлори. Вони можуть бути присутніми у практично здорових людей, не викликаючи захворювань. Уразливість дітей для стрептококів пояснюється несформованим імунітетом.
Як передається захворювання: джерела інфекції
Частий питання: заразна чи стрептодермія? Так, це високо контагіозне захворювання, що представляє небезпеку епідемічного поширення у вигляді спалахову інфекційних процесів в організованих колективах дітей (яслах, дитячих садах і інтернатах). 
Передача збудника відбувається при безпосередньому потраплянні стрептокока на шкіру дитини, за принципом контактного механізму. Найпоширеніший шлях передачі - від хворої дитини до здорового, при звичайному контакте.Наряду з хворою людиною, джерелами інфікування здорової дитини можуть виступати:
- здорова людина, що є тимчасовим або постійним носієм стрептококової мікрофлори;
- будь-який предмет побуту, що містить стрептококи (іграшки, предмети догляду та гігієни, поверхня дверей і меблів і т.д.);
- можливе занесення мікробів з власної шкіри (стрептококи можуть тривалий час перебувати на шкірі здорової дитини, не викликаючи інфікування).
Що може послужити поштовхом до захворювання
Фактори, які сприяють збільшенню сприйнятливості організму до інфекції, знижують імунний бар'єр і можуть дати старт захворювання при зустрічі з інфекційним агентом:
- супутні або попередні захворювання, що ослабляють опірність організму інфекції;
- порушення гігієнічного режиму;
- пітниця (один з найпоширеніших факторів);
- розчухи на шкірі різного характеру і причин (вплив зовнішнього подразника, алергія, різні дерматози);
- перевтома і стресові навантаження на нервову систему.
Підвищена захворюваність саме серед дітей обумовлена \u200b\u200bнедосконалістю (незрілістю) імунної системи, яка ще не здатна забезпечити достатню бар'єрну роль при попаданні мікроорганізму на пошкоджені ділянки шкіри.
Початок хвороби і її симптоми
Інкубаційний період розвитку стрептодермии становить близько тижня (від 2 до 10 днів). Надалі розвиваються симптоми ураження шкіри. На шкірному покриві зазвичай з'являються поодинокі вогнища запалення у вигляді бульбашок з чітким обідком. Усередині бульбашок, розмір яких складає 1 - 3 мм, знаходиться гнійно-серозне вміст. Будучи спочатку світлим, вміст поступово перетворюється в каламутну гнійну рідину. Лопаючись, бульбашки утворюють підсохлі сіруваті скоринки, на місці яких утворюються тимчасові плями синюшно-рожевого кольору. Повний процес розвитку фликтени - від 5 до 7 днів.
Симптоматична картина найчастіше обмежується тільки місцевими нашкірними проявами при відсутності загальної реакції організму. Захворювання вражає шкірні ділянки з переважною локалізацією на обличчі, кінцівках, спині і нижньої частини тулуба. 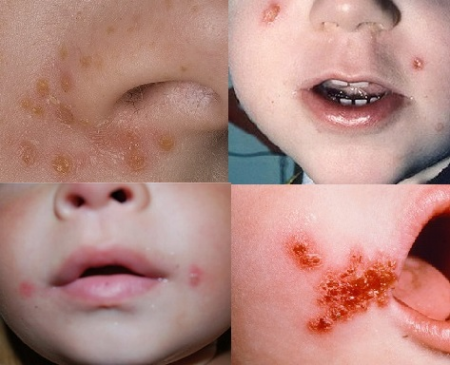
Часто виникає локалізація процесу у дитини на обличчі пояснюється доступністю цієї частини тіла для інфекційних атак. Шкіра обличчя в першу чергу схильна до ризику зустрічі з інфекційним агентом, адже особа завжди відкрито. У цій частині тіла частіше спостерігається занесення збудника руками дитини при появі факторів: расчесов, найдрібніших пошкоджень шкіри (мікротравми), невеликих саден і порізів. Мимовільне розчавлювання одиничних фликтен при расчесах і розмазування їх вмісту сприяють поширенню інфекційного процесу.
Різновиди і форми хвороби
За ступенем тяжкості захворювання та його поширення розрізняють наступні форми перебігу стрептодермії:
- стрептококової імпетиго (найбільш поширена форма хвороби);
- бульозні імпетиго;
- імпетиго щелевидное (Заєда, ангулярних стоматит);
- турніоль (імпетиго нігтьових валиків);
- простий лишай.
Поверхнева форма ураження шкіри називається стрептококовим імпетиго, а поразка в більш глибоких шарах шкіри - звичайної ектімой, при якій на гояться ділянках ураження залишаються рубці.
Перебіг інфекційного процесу
При відсутності лікування одужання може не настати, і захворювання отримує подальше поширення, захоплюючи здорові ділянки шкіри. Процес переходить в стадію хронічного захворювання, з періодами тимчасового загасання і подальшими рецидивами.
Поширений характер уражень шкіри стрептодермією і хронічний характер захворювання супроводжуються загальною симптоматичною картиною. Спостерігаються слабкість, млявість, підвищення температури, інтоксикація, головний і м'язовий біль, запалення лімфовузлів.
Запущені форми захворювання несуть в собі небезпеку тяжких ускладнень. Стрептокок, при поширенні, здатний викликати серйозні запальні ураження шкіри, органів серцево-судинної і дихальної систем, нирок, мозкових оболонок, системні ураження.
лікування
Стрептодермія у дітей, лікування яких розпочато своєчасно і проводиться з дотриманням лікарських призначень і рекомендацій, досить швидко завершується повним одужанням. Щоденне регулярне виконання всього комплексу лікувальних заходів і постійна підтримка гігієнічного режиму - ось основа ефективності лікування при цьому захворюванні. Лікування носить комплексний характер і складається з наступних компонентів:
- дотримання гігієни;
- застосування місцевих антисептичних засобів;
- антибактеріальна терапія;
- антигістамінні препарати;
- загальнозміцнююча терапія (вітаміни, імуностимулятори).
Лікування в домашніх умовах
Неускладнена стрептодермія при відповідальному ставленні з боку батьків успішно лікується самостійно на початкових стадіях хвороби. Основою одужання стає виконання наступних доступних і обов'язкових гігієнічних правил на весь період, скільки триває лікування. Необхідні заходи:
- виключити купання дитини у ванні і прийом душа;
- проводити вологе туалет серветками тільки здорових ділянок тіла (можна використовувати відвари трав);
- своєчасно змінювати натільну одяг та постільну білизну (піддавати його ретельної пранні і пропрасовування);
- закріпити за хворою дитиною посуд та іграшки, вибравши їх із числа предметів, які легко піддаються миттю і дезінфекції, і забезпечити їх регулярну обробку (слід тимчасово прибрати м'які іграшки).

Можна використовувати вологі пов'язки і протирання відварами ромашки і кори дуба, що володіють антисептичним і підсушують ефектом. Ці рослинні засоби характеризуються гіпоалергенними властивостями, тому їх застосування найбільш безпечно.
Лікування і локалізація вогнищ інфекції на шкірі
Розтин бульбашок виробляють з дотриманням всіх вимог асептики, із застосуванням стерильної ін'єкційної голки. Для дезінфекції та попередження поширення інфекції по тілу вогнища стрептодермії обробляють місцевими антисептичними засобами. Цю обробку проводять і навколо вогнищ гнійного запалення, створюючи бар'єр для інфекції від ділянок здорової шкіри. Антисептики застосовують в помірних кількостях, щоб уникнути опіків. Цілком доступні препарати для цього застосування (у вигляді розчинів):
- Діамантовий зелений;
- фукорцин;
- Перманганат калію;
- Саліцилова кислота;
- Борна кислота.
До хорошого ефекту в початковій фазі захворювання призводить застосування марлевих накладних вологих пов'язок з лікарськими засобами, які підсушують поверхню рани. Можна використовувати розчин нітрату срібла (0,25%), резорцину (1% або 2%). В період появи ерозій і бульбашок на ділянки почервонілий шкіри накладають приготовані пов'язки.
Змочену і віджату в лікувальному розчині (злегка теплом або кімнатної температури) пов'язку акуратно накладають на ділянки ураження. Після того як через 15 - 20 хвилин пов'язка підсохне, її знову просочують в розчині і заново накладають. Процедуру можна проводити послідовно, в 2 - 3 цикли, повторюючи її до 3 - 4 разів на день з перервою в 3 години.
Вогнища в районі губ (заїди) обробляють ляпісом (1 - 2% азотнокисле срібло).
антибактеріальна терапія
Антибіотики є найважливішим ланкою в терапії стрептодермии для придушення активності і життєздатності збудника захворювання. Тому мазь від стрептодермії у дітей для лікування гнійних вогнищ містить в своєму складі антибактеріальну діючу речовину:
- еритроміцин;
- линкомицин;
- тетрациклін;
- гентаміцин;
- стрептоміцин.
Мазеві склади антибіотиків накладають з асептичними пов'язками на підсихаючою уражені ділянки. Зміну пов'язок роблять двічі на день з інтервалом в 12 годин.
Застосування лікарських засобів для загальної терапії
При відсутності необхідного ефекту при місцевому застосуванні лікарських засобів приступають до застосування антибіотиків системної дії. Це можуть бути цефалоспорини, пеніциліни і сучасні макроліди.
При проявах алергічних реакцій (подразнення та свербежу) застосовують антигістамінні засоби (Кларитин, тавегіл, Діазолін). Це дозволяє зняти свербіж, запобігти розчухи і поширення інфекційного процесу.
При вираженій загальної реакції і уповільненому процесі одужання можуть застосовуватися вітаміни (В1, В6, Р, А, С) і імуностимулюючі заходи (Пирогенал, Иммунал, аутогемотерапия).
Чим лікувати і яка повинна бути тактика лікування при ускладнених і тривало тривають формах захворювань вирішує тільки лікар-фахівець. Застосування коротких гормональних курсів терапії виправдано тільки за призначенням і під контролем лікаря.
Профілактика захворювання спрямована на підтримку гігієнічних захисних заходів і виключення контакту з хворим стрептодермією.





